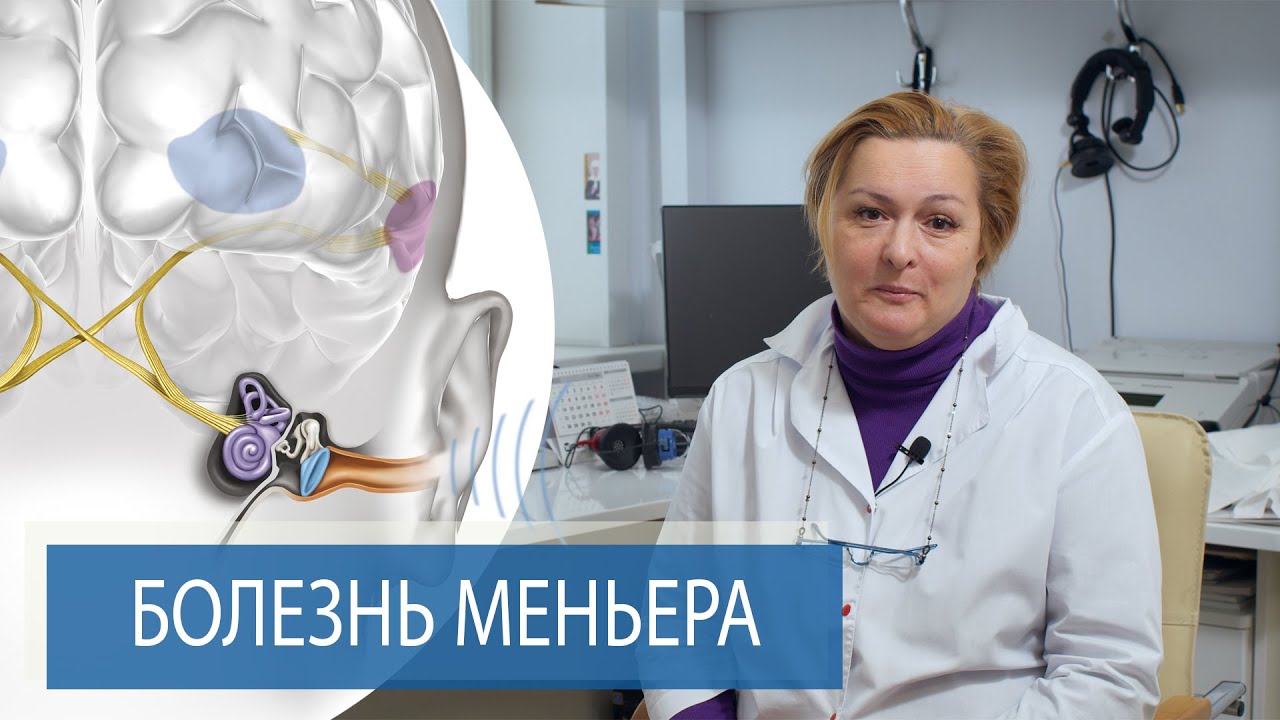
При сужении сосудов ушного лабиринта, которое приводит к нарушению кровоснабжения внутреннего уха и повышению выработки эндолимфы, диагностируют болезнь Меньера. Развивающийся отёк начинает растягивать лабиринт, оказывает давление на клетки, ответственные за пространственную ориентацию тела, что провоцирует нарушение координации, головокружение, слабость в ногах и другие симптомы болезни Меньера.
Статистические оценки распространения патологии варьируются в интервале 20-200 случаев на 100 тысяч человек, что позволяет отнести болезнь Меньера к редким патологиям. Наиболее число заболевших пребывали в возрасте 30-50-ти лет, но весь зафиксированный диапазон шире и представлен возрастом 17-70 лет. Для детской отоларингологии диагностика болезни Меньера – явление чрезвычайно редкое.
У болезни, носящей имя французского исследователя, впервые описавшего её в средине XIX века, есть и другие, более редкие, названия: эндолимфатический гидропс, лабиринтная водянка, эндолимфатической водянка.
Первооткрыватель описывал её как процесс ухудшения кровоснабжения ушного лабиринта вследствие сужения кровеносных сосудов, приводящий к повышению продуцирования эндолимфы, растягивающей лабиринт.
Современный взгляд на процесс рассматривает несколько теорий причинно-следственных взаимодействий, в результате которых возникает патология, что делает проблему механизма возникновения заболевания одной из самых дискуссионных в оториноларингологии. Первоначально дискуссии были и по поводу выделения совокупности симптомов в качестве отдельного заболевания, поскольку сходная симптоматика регистрируется при многих других болезнях. Однако в случае с ними симптомы, по мере излечения, исчезали. Только шведский международный конгресс окончательно определил статус патологии.
В итоге, болезнью Меньера принято считать совокупность периодических симптомов, возникающих вследствие эндолимфатического гидропса, характеризующихся односторонним ослаблением слуха, с последующим поражением (без видимой этиологии) второго уха. Кроме того, среди доминирующих симптомов отмечаются:
- вестибулярные дисфункции,
- кровоизлияния во внутреннем ухе,
- внезапное ослабление слуха и посторонние субъективные акустические ощущения в виде звона, шума, гула.
Синдромом Меньера называют комплекс симптомов первичного заболевания, при котором повышение давления в лабиринте вторично. К синдрому Меньера относятся и случаи системного головокружения, которые не сопровождаются понижением слуха. Основное лечение
направлено на коррекцию базовой патологии:
- лабиринтита (воспаление лабиринта),
- арахноидита (воспаления одной из оболочек головного мозга),
- опухолей головного мозга и др.
Необратимая стадия заболевания неизлечима, и хотя жизни пациента это состояние не угрожает, со временем он полностью теряет трудоспособность.
Поскольку исчерпывающего бесспорного определения причин и механизмов развития патологии до сих пор нет, вопрос о том, что это такое – болезнь и синдром Меньера (то есть, что это за заболевание и какая у него природа) – носит дискуссионный характер. Относительно провоцирующих факторов существует несколько предположений:
- Вирусная теория. Согласно ей синдром провоцирует вирусная инфекция (цитомегаловируса, например), запускающая аутоиммунный механизм.
- Наследственная теория. В рамках концепции предполагается аутосоно-доминантное наследование, в пользу чего говорят случаи семейного наследования синдрома.
В ряде исследований в качестве триггерных (запускающих) факторов отмечаются нарушения сосудистой системы и водно-солевого обмена, недостаток эстрогенов, травмы уха и ушибы головы. Кроме того, зафиксирована зависимость синдрома от аллергии (чувствительность к аллергенам).
В целом, все исследователи сходятся на том, что в основе развития эндолимфатической водянки лежит скопление избытка эндолимфы в лабиринте, вследствие чего повышается внутрилабиринтное давление. При этом если давление эндолимфы не приводит к разрыву мембраны вестибулярной перепонки, характерных симптомов может вообще не наблюдаться. Если разрыв произошёл, богатый на калийный состав секрет эндолимфы смешивается с перелимфой, что и приводит к разбуханию лабиринта. В результате смешения возбуждается вестибулярный нерв, а также гибнут афферентные нейроны волокон спиральной ганглии улитки. Помимо этого, сильное давление эндолимфы мешает проведению звуковых колебаний.
Накопление эндолифмы может быть обусловлено как нарушением циркуляции и всасывания, так и повышением её продуцирования. А острая фаза вызывается резким повышением внутрилабиринтного давления.
По клиническим симптомам выделяют три формы лабиринтной водянки:
- Кохлеарная. Около полвины всех заболеваний начинаются расстройствами слуха и относятся к этой форме.
- Вестибулярная. 20% проявлений начинаются с дисфункции вестибулярного аппарата.
- Смешанная (классическая) форма. 30% от общего числа заболеваний начинаются с одновременного расстройства слуховых и вестибулярных функций.
В ходе развития эндолимфатического гидропса фаза обострения сменяется фазой ремиссии, характеризующейся отсутствием приступов. В зависимости от длительности каждой из этих фаз классифицируются степени тяжести:
- Лёгкая. Наблюдаются частые, но непродолжительные острые фазы, между которыми фиксируются многомесячные (иногда – многолетние) перерывы, во время которых больной полностью сохраняет работоспособность.
- Средняя. Характерны частые приступы с продолжительностью до 5 часов.
- Тяжёлая. Отмечаются длительные – более 5 часов – ежедневные или еженедельные приступы без восстановления трудоспособности.
По смешанной типологии выделяют:
- Неврологический тип, при котором симптомы выражены неярко, а заболевание периодически обостряется с появлением эндолимфатических отёков. Вестибулярные нарушения возникают параллельно с кратковременным ухудшением слуха.
- Невритический тип с частыми (иногда – непрерывными, без промежутков) обострениями характеризуется проявлением полной односторонней глухоты.
- Гемморагический тип, при котором происходит тотальный, но односторонний отказ слуховых и вестибулярных функций.
- Двусторонний тип характеризуется отёком в одном ухе и развитием заболевания, начинающимся с тугоухости, – в другом.
По классификации И. Б. Солдатова выделяются обратимая и необратимая стадии:
- Обратимая описывается как синдром:
- со светлыми промежутками между обострениями,
- тугоухостью, которая связывается с повреждением звукопроводящего механизма,
- нарушениями равновесия преходящего характера.
- Необратимая стадия начинается с исчезновением периода ремиссии и увеличением длительности и частоты приступов. Расстройства слуха происходит как вследствие поражения звукопроводящего, так и вследствие нарушений работы звукопринимающего аппарата.
Чередование острых фаз и периодов ремиссии в сочетании с симптоматикой заметно упрощает отоларингологу диагностику, поэтому при обследовании врач проверяет степень слуховых нарушений и состояния анализатора. Для этого применяют:
- аудиометрию,
- акустическую импедансометрию, состоящую из двух исследований – тимпанометрии и акустической рефлексометрии, в ходе которых определяется подвижность слуховых косточек, а также состояние внутриушных мышц,
- промонториальный тест, выявляющий проблемы слухового нерва,
- электрокохлеографию,
- камертонное тестирование,
- отоакустическую эмиссию – методику, определяющую способность улитки генерировать в ответ на сигналы акустическое эхо.
Для того чтобы исключить невриному слухового нерва, обязательно назначают МРТ головного мозга.
С помощью отоскопии и микроотоскопии врач исключает воспалительные процессы, отмечая отсутствие паталогических изменений барабанной перепонки и наружного слухового прохода.
Вестибулярные нарушения диагностируются с помощью вестибулометрии, стабилографии, непрямой отолитометрии. Последняя методика заключается в том, что в слуховой проход вливают:
- либо холодную (18С) воду – и в этом случае наблюдают нистагм в сторону противоположного уха,
- либо тёплую (40С) воду с наблюдением нистагма в сторону повреждённого уха.

Одновременно с этим назначается обследование у невролога, проверка состояния сосудов головного мозга с помощью УЗДГ, РЭГ, дуплексного сканирования.
Измерение эндолимфатического давления делают с применением глицерол-теста. Методика состоит в том, что больной принимает коктейль из воды, фруктового сока и глицерина (1,5 г глицерола/ 1 кг веса). Если через 3 часа аудиометрия показывает на трёх и более звуковых частотах снижение на 10 дБ слуховых порогов (или по всем частотам – на 5 дБ), результат признаётся положительным. Если слуховые пороги вырастают, результат признаётся отрицательным, что говорит о необратимости патологического процесса в лабиринте.
Несмотря на редкость, болезнь Меньера была диагностирована у некоторых известных людей. Среди знаменитых фамилий:
- Су Ю, китайский генерал народно-освободительной армии, в 1949 году был госпитализирован с этим диагнозом и затем снят с поста командующего.
- Райан Адамс, музыкант из США, на 2 года прервавший артистическую деятельность, но вернувшийся на сцену.
- Алан Шепард, первый астронавт США, узнал диагноз в 1964 году. Экспериментальная операция по эндолимфатическому шунтированию дала возможность Шепарду вернуться в строй и в 47 лет совершить второй полёт в космос в качестве командира корабля третьей американской экспедиции на Луну.
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Мнение врачей:
Синдром Меньера – это хроническое заболевание внутреннего уха, характеризующееся рядом неприятных симптомов, таких как головокружение, тошнота, резкие приступы головной боли, а также потеря слуха или шум в ушах. Врачи отмечают, что причиной синдрома Меньера может быть нарушение циркуляции внутреннего уха, а также генетические факторы или автоиммунные процессы. Диагностика заболевания может быть сложной из-за сходства с другими заболеваниями уха, поэтому важно обратиться к специалисту для точного определения диагноза. Лечение синдрома Меньера направлено на снижение симптомов и улучшение качества жизни пациента, часто включает в себя применение лекарственных препаратов, диету и физиотерапию.
Опыт других людей
Синдром Меньера – это хроническое заболевание внутреннего уха, характеризующееся приступами головокружения, тошноты, шумом в ушах и потерей слуха. Люди, столкнувшиеся с этим синдромом, описывают его как непредсказуемое и ограничивающее их повседневную жизнь. Они жалуются на постоянный дискомфорт, страх перед новым приступом и ограничения в обычных занятиях. Диагностика и лечение синдрома Меньера требуют комплексного подхода и индивидуального подбора методов борьбы с симптомами. Люди, страдающие этим заболеванием, ищут поддержку и понимание в окружении, так как синдром Меньера может значительно повлиять на качество их жизни.
Частые вопросы
Что нельзя делать при болезни Меньера?
При синдроме Меньера, в отличие от болезни, отек внутреннего уха не всегда сочетается с избытком жидкости в организме, поэтому диету рекомендуют только во время приступов. Запрещается курение, пребывание на солнце, купание в глубоких водоемах.
Сколько живут с синдромом Меньера?
Средний возраст больных колеблется от 20 до 50 лет, но болезнь может встречаться и у детей.
Какие лекарства надо пить при болезни Меньера?
Для устранения тошноты и рвоты используют антиэметики, например, метоклопрамид, тиэтилперазин, меклозин или дименгидринат. Если пациенту не удается принять внутрь таблетки от синдрома Меньера из-за многократной рвоты, следует выбирать лекарственные формы для ректального и внутримышечного введения.
Какой врач ставит диагноз болезнь Меньера?
Диагностикой и лечением заболевания занимается врач-отоларинголог.
Полезные советы
СОВЕТ №1
При подозрении на синдром Меньера обратитесь к врачу-оториноларингологу для проведения диагностики и назначения лечения.
СОВЕТ №2
Избегайте стрессовых ситуаций, усталости и излишнего физического напряжения, так как это может усилить симптомы синдрома Меньера.
СОВЕТ №3
Поддерживайте здоровый образ жизни, в том числе правильное питание, регулярные физические упражнения и достаточный отдых, чтобы укрепить свой организм.













